
医院概况
Hospital Overview来源:天津红桥西站医院 门诊时间:8:00——17:00
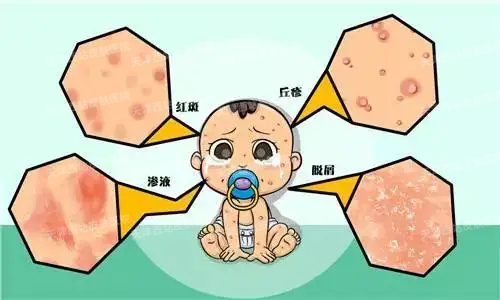
在线咨询湿疹是由多种内外因素引起的瘙痒剧烈的一种皮肤炎症反应。其临床表现具有对称性、渗出性、瘙痒性、多形性和复发性等特点。
湿疹
疾病病因
1、内部因素:慢性感染病灶,如慢性胆囊炎、扁桃体炎、寄生虫病等;内分泌及代谢改变,如月经紊乱、妊娠等;血液循环障碍,如小腿静脉曲张等;神经精神因素;遗传因素等,后者与个体易感性有关。
2、外部因素:湿疹的发生可由食物,如鱼、虾、牛羊肉等;吸入物,如花粉、屋尘螨等;生活环境,如炎热;动物毛皮;各种化学物质,如化妆品、肥皂、合成纤维等所诱发和加重。
湿疹
疾病症状
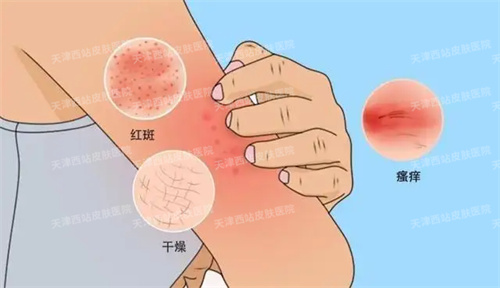
一、典型症状
1、不同病程湿疹:
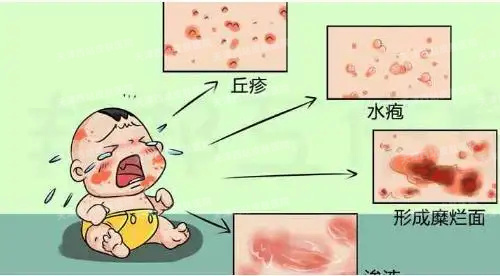
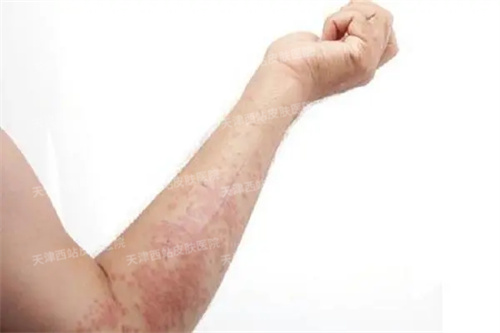
(1)急性湿疹:急性湿疹好发于面、耳、手、足、前臂、小腿等外露部位,严重者可弥漫全身,常对称分布。皮损多形性,常表现为红斑基础上的针尖至粟粒大小丘疹、丘疱疹,严重时可出现小水疱,常融合成片,境界不清楚,皮损周边丘疱疹逐渐稀疏,常因搔抓形成点状糜烂面,有明显浆液性渗出。自觉瘙痒剧烈,搔抓、热水洗烫可加重皮损。如继发感染则形成脓疱、脓痂、淋巴结肿大,可出现发热等;如合并单纯疱疹病毒感染,可形成严重的疱疹性湿疹。
(2)亚急性湿疹:亚急性湿疹因急性湿疹炎症减轻或不适当处理后病程较久发展而来。表现为红肿及渗出减轻,但仍可有丘疹及少量丘疱疹,皮损呈暗红色,可有少许鳞屑及轻度浸润,仍自觉有剧烈瘙痒。再次暴露于致敏原、新的刺激或处理不当可导致急性发作,如经久不愈则可发展为慢性湿疹。

(3)慢性湿疹:慢性湿疹由急性湿疹及亚急性湿疹迁延而来,也可由于刺激轻微持续而一开始就表现为慢性化。好发于手、足、小腿、肘窝、股部、乳房、外阴、肛门等处,多对称发病。表现为患部皮肤浸润性暗红斑上有丘疹、抓痕及鳞屑,局部皮肤肥厚、表面粗糙,有不同程度的苔藓样变、色素沉着或色素减退。自觉亦有明显瘙痒,常呈阵发性,病情时轻时重,延续数个月或更久。
2、不同发病部位湿疹:
(1)耳部湿疹:多发在耳后皱襞处,表现为红斑、渗出、皲裂及结痂,对称分布。
(2)乳房湿疹:发生于乳头、乳晕及其周围,棕红色斑片,糜烂明显,可覆有鳞屑或薄痂、皲裂,患者自觉瘙痒、疼痛感。
(3)阴囊湿疹:局限于阴囊皮肤,有时延及肛门周围、阴茎,临床多表现为慢性湿疹改变,皮肤皱纹深、阔,浸润肥厚,有薄痂及鳞屑,多有色素沉着。当有渗出时,阴囊皮肤水肿性肿胀、结痂及皲裂。瘙痒剧烈,呈慢性经过。
(4)手部湿疹:皮损呈亚急性或慢性湿疹表现,多发生指背及指端掌面,可蔓延至手背及手腕部,境界不清或呈小片状皮损。甲周皮肤肿胀,指甲可出现不规则变厚。
(5)女阴湿疹:发生于大小阴唇及其附近皮肤,患处浸润肥厚,可见糜烂抓痕,境界清楚,可继发色素减退,有时呈水肿性,瘙痒剧烈。
(6)肛周湿疹:局限肛门周围皮肤,少数可累及会阴部,皮肤浸润肥厚,可有皲裂,奇痒难忍。
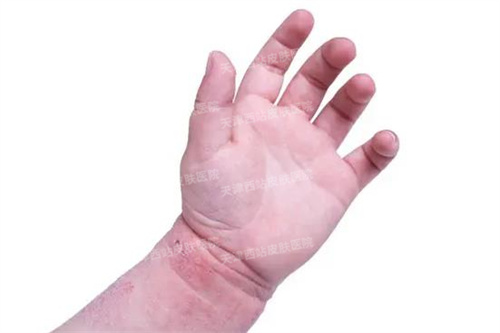
(7)小腿湿疹:多发于胫前或侧面,呈亚急性或慢性湿疹改变,常对称分布。
3、特殊类型湿疹:
(1)自身敏感性湿疹:自体敏感性湿疹是由于患者对自身内部或皮肤组织所产生的某些物质过敏而引起。发病前在皮肤某部位常有湿疹病变,面积大小不定,临床表现为突然发生的散在丘疹、丘疱疹及小水疱,群集性,可相互融合,泛发或对称分布,瘙痒剧烈。
(2)钱币状湿疹:多发生于手足背、四肢伸侧、肩部、臀部、乳房等处。临床表现为直径1~3cm境界清楚的圆形斑块,为红色小丘疹或丘疱疹密集而成,渗出明显。慢性者皮肤肥厚,表明有结痂及鳞屑。皮损周围散在丘疹、水疱,常呈卫星状,自觉瘙痒剧烈。
(3)乏脂性湿疹:又称裂纹性湿疹,可发生于身体多处,多见于四肢,特别是老年人的胫前部。临床表现为皮肤由粉色到淡红色纵横交叉的浅表皲裂及裂隙,皮肤干燥,有细小糠状鳞屑。
(4)汗疱疹:多见于青中年,好发于春秋季。汗疱疹好发于手掌、手指或趾侧面,表现为粟粒至绿豆大小深在性半球状水疱,疱壁紧张而厚,疱液清,周围皮肤颜色正常或轻度潮红,常成批出现,自觉瘙痒。
二、其他症状
1、急性湿疹:可继发感染形成脓疱,脓液渗出结脓痂,感染严重时可伴发热、淋巴结肿大等全身症状。
2、亚急性湿疹:如遇诱因可再次急性发作,呈急性湿疹表现。
3、慢性湿疹:如果遇到诱因可再次急性发作,出现急性湿疹的表现。
1、查体:通过观察患者症状,询问病情,对疾病有一个大致了解,初步诊断疾病,有助于后续诊断及治疗。
2、血分析:血分析中嗜酸粒细胞增多提示存在过敏反应,排查病因,对于后期治疗有所帮助。
3、血清免疫球蛋白IgE测定:血清免疫球蛋白IgE升高提示存在过敏反应,有助于排查病因,对后续治疗有一定的帮助。
4、变应原检测:变应原检测有助于查找引起湿疹可能的致敏原,明确病因。
5、斑贴试验:斑贴试验有助于查找引起湿疹可能的接触性致敏原或进行鉴别诊断,有助于疾病的治疗。
6、其他检测:如真菌涂片检查、疥螨检查、病理活组织检测等,用于与其他疾病进行鉴别。
湿疹
疾病治疗
主要治疗目的是寻找和消除病因、控制症状、减少复发、提高患者生活质量。治疗应从整体考虑,兼顾近期疗效和远期疗效,特别要注意治疗中的医疗安全,包括基础治疗、局部治疗、系统治疗、物理治疗、中医治疗。
一般治疗
患者需要理解疾病的性质、可能转归、疾病对机体健康的影响、有无传染性、各种治疗方法的临床疗效及可能的不良反应等,在医生的指导下寻找和避免环境中常见的变应原及刺激原,避免抓挠。重视医生对衣、食、住、行、洗等生活各方面提出注意事项与建议。
避免诱发或加重因素
配合医生通过详细采集病史、细致体检、合理使用诊断试验,仔细查找各种可疑病因及诱发或加重因素,以达到去除病因、治疗的目的,如干燥性湿疹应注意保湿润肤,感染性湿疹应治疗原发感染等保护皮肤屏障功能。
湿疹患者皮肤屏障功能有破坏,易继发刺激性皮炎、感染及过敏而加剧皮损,因此保护屏障功能非常重要。
应适当使用保湿润肤剂,预防并适时处理继发感染。
药物治疗
由于个体差异大,用药不存在绝对的最好、最快、最有效,除常用非处方药外,应在医生指导下充分结合个人情况选择最合适的药物。
湿疹的药物治疗包括局部治疗、系统治疗。
局部治疗
局部治疗是湿疹治疗的主要手段,医生会根据皮损分期予以选择合适的药物剂型。

局部治疗是湿疹治疗的主要手段,医生会根据皮损分期予以选择合适的药物剂型。
急性期治疗如下:
●无水疱、糜烂、渗出时,建议使用炉甘石洗剂、糖皮质激素乳膏或凝胶;
●大量渗出时应选择冷湿敷,如3%硼酸溶液、0.1%盐酸小檗碱溶液、0.1%依沙吖啶溶液等;
●有糜烂但渗出不多时可用氧化锌油剂。
●亚急性期皮损建议外用氧化锌糊剂、糖皮质激素乳膏。
●慢性期皮损建议外用糖皮质激素软膏、硬膏、乳剂或酊剂等,可合用保湿剂及角质松解剂,如20%-40%尿素软膏、5%-10%水杨酸软膏等。
●外用糖皮质激素制剂依然是治疗湿疹的主要药物:
●初始治疗时,根据皮损的性质选择合适强度的糖皮质激素;
●轻度湿疹建议选弱效糖皮质激素,如氢化可的松、地塞米松乳膏;
●中度湿疹建议选择中效激素,如曲安奈德、糠酸莫米松等;
●重度肥厚性皮损建议选择强效糖皮质激素,如哈西奈德、卤米松乳膏;
●儿童患者、面部及皮肤皱褶部位皮损一般弱效或中效糖皮质激素即有效;
●强效糖皮质激素连续应用一般不超过2周,以减少急性耐受及不良反应。
钙调神经磷酸酶抑制剂,如他克莫司软膏、吡美莫司乳膏对湿疹有治疗作用,且无糖皮质激素的副作用,尤其适合头面部及褶皱部位湿疹的治疗。
细菌定植和感染往往可诱发或加重湿疹,因此抗菌药物也是外用治疗的重要方面。应在医生指导下,选用合适的抗菌药物外用制剂,也可选用糖皮质激素和抗菌药物的复方制剂。
其他外用药,如焦油类、止痒剂、非甾体抗炎药外用制剂等,可以根据情况选择应用。
系统治疗
抗组胺药:医生会根据患者情况予以选择适当抗组胺药止痒抗炎。
抗生素:对于伴有广泛感染者,医生会建议系统应用抗生素7-10天。
维生素C、葡萄糖酸钙等有一定抗过敏作用,用于急性发作或瘙痒明显者。
糖皮质激素:一般不主张常规口服使用。但对于病因明确、短期可以祛除病因的患者,如接触因素、药物因素引起者或自身敏感性皮炎等;对于严重水肿、泛发性皮疹、红皮病等,为迅速控制症状,医生会建议短期应用。症状控制后,在医生指导下及时减药、停药,以免发生不良反应。
免疫抑制剂:主要用于严重患者,医生一般会严格掌握适应证,仅限于其他疗法无效、或短期系统应用糖皮质激素病情得到明显缓解后、需减用或停用糖皮质激素时使用,常用药物有环胞素、甲氨蝶呤、麦考芬酸酯等。
湿疹
疾病预防
一、注意卫生
湿疹常常由于感染而引发。注意卫生是避免感染的最好方法,大家应该勤洗澡,常换洗贴身衣物,在公共场所更要高度警惕。家用洗衣机也要经常消毒以免细菌滋生。
二、正确穿衣
过紧的衣物对于皮肤的摩擦和刺激也可能造成损伤,而且也不利于汗液蒸发,从而增加细菌感染的风险,正确穿衣也是预防疾病的重要措施。
三、慎用抗生素
很多人都误把抗生素作为一种保健品来服用,虽然抗生素可以有效杀灭有害菌群,但也会对人体内的有益菌群产生抑制,这样一来也会增加霉菌繁殖的机会,很容易引发湿疹这类过敏性皮肤炎症。
四、控制血糖
对于糖尿病患者来说,由于其血糖指标较高,这就会造成一个碱性的体内环境,这样也是霉菌滋生的有利条件。所以控制血糖也是非常重要的预防措施。
五、增强体质
每天加强锻炼身体,这样不但可以增强身体的免疫力,还可以预防别的一些感染疾病。
 24小时健康热线:022-27739933
24小时健康热线:022-27739933
备 案 号:津ICP备2021001123号
医院地址:天津市红桥区南运河南路55号