
医院概况
Hospital Overview来源:天津红桥西站医院 门诊时间:8:00——17:00
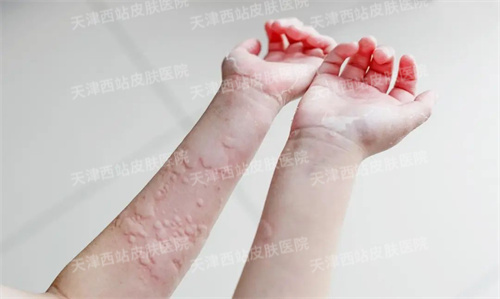
在线咨询荨麻疹俗称风疹块。是由于皮肤、黏膜小血管扩张及渗透性增加而出现的一种局限性水肿反应,通常在2~24小时内消退,但反复发生新的皮疹。病程迁延数日至数月。
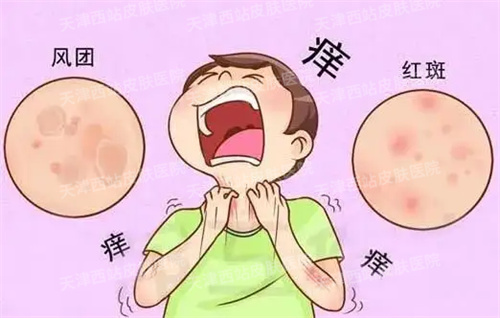
荨麻疹主要表现为风团和(或)血管性水肿。

风团是一种局限的隆起于皮肤、黏膜表面的中心性水肿性团块,是由于肥大细胞活化导致皮肤、黏膜小血管扩张及渗透性增加引起的。周围多伴有反应性红晕,通常在24小时内消失,但皮疹可反复发作。
血管性水肿表现为突发的红色或肤色真皮深层,皮下及黏膜的肿胀,疼痛而非瘙痒,较风团消退慢。除极少数并发呼吸道或其他系统症状外,绝大多数预后良好。
荨麻疹
疾病类型
结合病史和体检,将荨麻疹分为自发性荨麻疹和诱导性荨麻疹。
自发性荨麻疹
●急性:自发性风团和(或)血管性水肿发作<6周。
●慢性:自发性风团和(或)血管性水肿发作≥6周。
物理性荨麻疹
包括人工荨麻疹(皮肤划痕症)、冷接触性荨麻疹(寒冷性荨麻疹)、延迟压力性荨麻疹、热接触性荨麻疹(热性荨麻疹)、日光性荨麻疹、振动性血管性水肿、胆碱能性荨麻疹。

非物理性荨麻疹
如水源性荨麻疹、接触性荨麻疹。
可以有两种或两种以上类型荨麻疹在同一患者中存在,如慢性自发性荨麻疹合并人工荨麻疹。
发病率
荨麻疹是一种全球范围内的疾病,无种族差异,可发生于任何年龄,发病率受环境等因素影响。
一般人群患病率为1%~30%,中国人群患病率约为23%。
好发人群
总的来说,荨麻疹好发于女性,在慢性荨麻疹患者中女性和男性比例约为2:1。
传染性
荨麻疹不是病原微生物引起的感染性疾病,因此不具备传染性。
荨麻疹
诱发病因
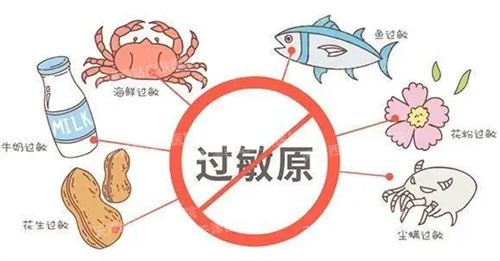
急性荨麻疹多与食物药物过敏、感染等因素相关,慢性荨麻疹的病因与感染、自身免疫、精神神经因素等诸多因素相关,特别是病程较长、常规剂量抗组胺药物治疗效果不佳者多与自身免疫因素相关,少部分难以明确。通常将病因分为外源性和内源性。
1.外源性:物理刺激、食物、药物、植物、运动等。
2.内源性:慢性隐匿性感染、劳累、精神紧张、一些自身免疫及慢性疾病,例如甲状腺疾病等。
荨麻疹
典型症状
1. 急性荨麻疹
这是最典型的一种,起病急如风,常常莫名其妙就自发开始了。
患者会觉得皮肤瘙痒,痒的地方很快就出现风团,红色,形状多样,可分散或融合,皮肤表面凹凸不平像橘子皮。严重的可能还会有恶心、呕吐等胃肠道反应,或者呼吸困难,甚至过敏性休克等
2. 慢性荨麻疹
慢性荨麻疹全身症状轻,但反复持续数月、数年,时多时少。慢性荨麻疹常常与持续感染、长期服药或久治不愈的慢性疾病有关。
3. 物理性荨麻疹
表现为手抓过或钝器划过几分钟后,划痕处出现条状隆起,可能伴有痒感,半小时后可自行消退。

4. 特殊类型荨麻疹
机体在运动、受热、情绪紧张、饮酒后,由于身体产热增加,胆碱能神经系统激活,扩血管散热。有些年轻患者此时便出现荨麻疹。还有一些极为少见的患者,在皮肤接触水时,即刻就出现接触性荨麻疹,伴瘙痒。
荨麻疹,特别是慢性荨麻疹,即使患者严格忌口,百般小心,却仍然反复发作。
伴随症状
1.病情严重者可伴有心慌、烦躁甚至血压降低等过敏性休克症状;
2.胃肠道黏膜受累时可出现恶心、呕吐、腹痛和腹泻等;
3.累及喉头、支气管时可出现胸闷、呼吸困难甚至窒息;
4.感染引起者可出现寒战、高热、脉速等全身中毒症状。
荨麻疹
何时就医
患者仅出现少许风团时,有可疑病因者可先去除病因,继续观察;如风团数目不断增多,此起彼伏,瘙痒明显时建议及时就医;累及呼吸道(胸闷、呼吸困难)或消化道症状(腹痛、便血)明显者应紧急就医。
就诊科室
●仅有皮肤表现者通常就诊于皮肤科。
●有心慌、烦躁、胸闷、呼吸困难或血压降低等表现时应紧急就诊于急诊科。
●慢性荨麻疹无法明确病因者,后续可就诊于风湿免疫科、内分泌科检查是否由自身免疫性疾病或甲状腺疾病引起。
●若合并其它过敏相关疾病,如过敏性鼻炎应去耳鼻喉就诊,过敏性哮喘应去呼吸科就诊,或者去变态反应科就诊。
荨麻疹
相关通知
荨麻疹的诊断主要依靠临床表现而非化验或检查,必要时可做相关的实验室检查来明确病因。
急性荨麻疹患者可检查血常规、红细胞沉降率、C反应蛋白及各种病毒抗体或核酸,了解发病是否与感染或过敏相关。
慢性荨麻疹患者如病情严重、病程较长或对常规剂量的抗组胺药治疗反应差时,可考虑行相关的检查,如血常规、便虫卵、肝肾功能、免疫球蛋白、红细胞沉降率、C反应蛋白、补体和各种自身抗体,肿瘤标记物等。必要时可以开展变应原筛查、食物日记、自体血清皮肤试验(ASST)、甲状腺抗体和幽门螺杆菌感染鉴定,以排除和确定相关因素在发病中的作用。

除了实验室检查外,医生会详尽采集病史,包括可能的诱发因素及缓解因素,病程,发作频率,皮损持续时间,昼夜发作规律,是否合并血管性水肿,伴随瘙痒或疼痛程度,消退后是否有色素沉着,既往个人或家族中的过敏史、感染病史、内脏疾病史、外伤史、手术史、用药史,心理及精神状况,月经史,生活习惯,工作及生活环境以及既往治疗反应。
荨麻疹
鉴别诊断
主要与荨麻疹性血管炎鉴别,后者通常风团或水肿性红斑持续24小时以上,可有灼痛感,可伴发热、关节痛等,皮损消退后留有色素沉着。化验结果显示血沉升高、补体降低,病理提示有白细胞碎裂性血管炎改变。
另外还需要与表现为风团或血管性水肿的其它疾病如荨麻疹型药疹、血清病样反应、丘疹性荨麻疹、接触性皮炎、大疱性类天疱疮、色素性荨麻疹、金黄色葡萄球菌感染、自身炎症反应综合症、成人Sti病、遗传性血管性水肿等鉴别。
荨麻疹
如何治疗
荨麻疹治疗的根本是去除病因,如无法去除,则应尽量减少各种促发和加重因素,特别是物理性荨麻疹,同时应避免可加重皮肤毛细血管扩张的各种因素。
即使不能发现病因,药物治疗也是控制和治愈荨麻疹的良好措施。
急性期治疗
病情严重、伴发过敏性休克或喉头水肿的患者需立即抢救。
1.肌注肾上腺素,必要时每5~10分钟重复一次。
2.迅速建立静脉通道,尽早使用糖皮质激素。地塞米松,肌内注射、静脉滴注或静脉注射应用,或甲泼尼龙,分2~3次静脉滴注。
3.吸氧,氧流量4~6L/分,保持呼吸道通畅。
4.快速补充血容量,林格液、生理盐水、5%葡萄糖注射液均可,一般先输500-1000ml,以后酌情补液,输注速度不宜过快,每分钟40~60滴,量不宜过多,以免诱发急性肺水肿。
5.经上述处理后,血压仍低者,可使用血管活性药多巴胺加入5%葡萄糖溶液中静滴,使收缩压保持在90~100mmHg。
6.对于支气管明显痉挛者,予氨茶碱加5%葡萄糖注射液稀释后静滴。
7.喉头水肿严重者应酌情作气管切开。
一般治疗
荨麻疹患者应尝试寻找病因并避免接触致病因素。
病因治疗
详细询问病史是发现可能病因或诱因的最重要方法;
1.对诱导性荨麻疹,包括物理性与非物理性荨麻疹患者,避免相应刺激或诱发因素可改善临床症状,甚至自愈;
2.当怀疑药物诱导的荨麻疹,特别是非甾体抗炎药和血管紧张素转换酶抑制剂时,可考虑避免(包括化学结构相似的药物)或用其它药物替代;

3.临床上怀疑与各种感染和(或)慢性炎症相关的慢性荨麻疹,在其他治疗抵抗或无效时可酌情考虑抗感染或控制炎症等治疗,部分患者可能会受益。如抗幽门螺杆菌的治疗对与幽门螺杆菌相关性胃炎有关联的荨麻疹有一定的疗效;
对疑为与食物相关的荨麻疹患者,鼓励患者记食物日记,寻找可能的食物并加以避免,特别是一些天然食物成分或某些食品添加剂可引起非变态反应性荨麻疹。
药物治疗
由于个体差异大,用药不存在绝对的最好、最快、最有效,除常用非处方药外,应在医生指导下充分结合个人情况选择最合适的药物。
药物选择应遵循安全、有效和规则使用的原则,以提高患者的生活质量为目的。医生会根据患者的病情和对治疗的反应制定并调整治疗方案。
外用药物治疗
以对症止痒为目的,无明确治疗意义。可选择炉甘石洗剂等止痒洗剂或艾洛松等激素药膏外用。
系统治疗
急性荨麻疹的治疗
去除病因后,治疗上首选第二代非镇静类抗组胺药,常用的第二代抗组胺药包括西替利嗪、左西替利嗪、氯雷他定、地氯雷他定、非索非那定、阿伐斯汀、依巴斯汀、依匹斯汀、依美斯汀、比拉斯汀、咪唑斯汀、苯磺贝他斯汀、奥洛他定、卢帕他定等。
在明确并祛除病因以及口服抗组胺药不能有效控制症状时,必要时可选择糖皮质激素。
●人工荨麻疹在治疗上要减少搔抓,可口服酮替芬,或联合窄谱紫外线(UVA或UVB)治疗;

冷接触性荨麻疹可联合口服塞庚啶或多塞平,结合冷水适应性脱敏;
胆碱能性荨麻疹可口服达那唑、美喹他嗪或酮替芬,并逐渐增加水温和运动量;
延迟压力性荨麻疹通常抗组胺药治疗无效,可选择孟鲁司特、糖皮质激素,难治患者可选择氨苯砜、柳氮磺胺吡啶口服;
日光性荨麻疹可用羟氯喹口服,或结合紫外线(UVA或UVB)脱敏治疗,或阿法诺肽皮下注射。
国内外关于奥马珠单抗成功治疗各种类型诱导性荨麻疹的研究和报道,尚需大量临床研究进一步证实。
慢性荨麻疹的治疗
●抗组胺药
首选第二代非镇静抗组胺药,治疗有效后逐渐减少剂量,以达到有效控制风团发作和症状为标准,以最小的剂量维持治疗。慢性荨麻疹疗程一般不少于1个月,必要时可延长至3~6个月,或更长时间。
第二代抗组胺药常规剂量使用1~2周后不能有效控制症状时,考虑到不同个体或荨麻疹类型对治疗反应的差异,可在医生指导下酌情将原抗组胺药增加2~4倍剂量、更换抗组胺药品种,或联合其它第二代抗组胺药以提高抗炎作用,或联合第一代抗组胺药睡前服用。
●生物制剂
高剂量抗组胺药治疗无效的慢性荨麻疹患者,可酌情使用IgE单克隆抗体(奥马珠单抗),每四周一次,皮下注射,在慢性荨麻疹治疗中有肯定疗效及较高的安全性。儿童患者需要遵医嘱减量。
免疫抑制剂
抗组胺药治疗无效的患者,也可考虑选择免疫抑制药物。
雷公藤多甙片,又称雷公藤多苷片,每日分3次口服,使用时需注意对造血系统的抑制、肝脏的损伤及生殖毒性等不良反应。
环孢素,每日分2~3次口服,因其不良反应发生率高,只用于严重的、对高剂量抗组胺药均无效的患者。
●糖皮质激素
适用于上述治疗效果不佳的患者,或者急性发作时可酌情遵医嘱予泼尼松(或相当剂量的其它糖皮质激素)口服,好转后逐渐减量,通常疗程不超过2周,不主张常规使用。
特殊类型的荨麻疹治疗
诱导性荨麻疹首选地二代非镇静类抗组胺药物,可联合以下治疗:
●人工荨麻疹在治疗上要减少搔抓,可口服酮替芬,或联合窄谱紫外线(UVA或UVB)治疗;
●冷接触性荨麻疹可联合口服赛庚啶或多塞平,结合冷水适应性脱敏;
荨麻疹
并发症
荨麻疹可迁延不愈,反复发作,发作时皮肤可出现大片的发红,高出皮面的风团,十分骇人,且往往伴有瘙痒,给患者的身心造成很大的负面影响;
荨麻疹可由食物、物理、化学因素诱发,且诱因复杂,患者为尽量回避诱因,可使生活严重受限;
荨麻疹严重时,还可伴呼吸道水肿,而引起窒息,或出现过敏性休克,危及生命。
荨麻疹可轻可重,轻者症状轻微,去除病因后多自愈;重者可因呼吸道阻塞、窒息,或过敏性休克而致命。
荨麻疹出现并发症较少见,可有累及其它系统的症状,如部分患者未能及时治疗,或病情控制情况不佳时,可出现休克、呼吸骤停、消化道出血等。
荨麻疹
如何预防
荨麻疹往往会严重影响患者的日常工作、生活质量。荨麻疹发生后,应积极寻找病因,大部分患者,尤其是慢性荨麻疹患者多与感染、自身免疫等因素相关。
●注意寻找病因,可与家人一起留意、观察可疑病因。
保持屋室清洁、通风,被褥晾晒等。

●饮食禁忌
如无法确定诱发荨麻疹的食物,则需:
尽量避免进食最常见的诱发食物,包括贝壳类(虾、蟹、软体动物等水产品),鸡蛋、牛奶、花生、坚果、番茄、巧克力等;
由于各种食品添加剂常作为荨麻疹诱发因素,因此还需避免进食含食品添加剂的加工食物。
●保持心情愉悦。
荨麻疹反复发作,尤其易累及其它系统者,建议随身携带抗组胺药、肾上腺素笔或激素等。
 24小时健康热线:022-27739933
24小时健康热线:022-27739933
备 案 号:津ICP备2021001123号
医院地址:天津市红桥区南运河南路55号